1.脳卒中に用いられる補完代替療法
脳卒中発症初期(急性期)は、きわめて迅速な対応が求められるため、補完代替療法が用いられることはありませんが、後遺症の治療に有効な西洋医学がほとんど無いため、種々の行動療法や補完代替療法が広く利用されています。ここでは脳卒中の補完代替療法について説明いたします。
(各補完代替療法の詳細はこちらをご覧ください)
脳卒中の治療に限ったことではありませんが、補完代替療法の利用を考える際には、“信頼できる情報”を探すことが極めて重要になります。
インターネット上には多くの情報が存在しますが、どの情報が信頼できるか見極めるのは一般の方では容易でないため、医師や薬剤師、消費者庁が推奨するアドバイザリースタッフ(健康食品管理士・食品保健指導士・NRサプリメントアドバイザー)に相談してください。
いくつかの補完代替療法は脳卒中の補完代替療法として有益である可能性が示されていますが、一方で他の療法はむしろ害を及ぼす可能性すらあります。特に病院で何か薬剤を処方されている方は、組み合わせることができる補完代替療法に限りがあります。自己判断で間違った組み合わせを選択してしまうと病気が悪化したり、薬の効果を弱めてしまったり、副作用が強く出てしまうことが少なからずあります。
(1)ヨガ

脳卒中の後遺症として起こる運動障害の治療において、ヨガが有益であることが証明されています。また、消極的になりがちな気分を前向きにする効果もあります。
(2)鍼
鍼治療は脳卒中の後遺症に対する補完療法として、世界保健機関(WHO)により推奨されており、研究論文が複数出ています。
鍼治療に関する臨床試験とメタ分析の結果、脳卒中後のバランス機能の改善、痙縮の軽減、筋力の増強、全般的な幸福感に対する鍼治療の有効性が実証されています。運動機能の回復を促進することとは別に、鍼治療は神経系機能の改善を助けると報告されています
(3)マッサージ療法

タイ式マッサージとハーブ療法との組み合わせが、脳卒中患者さんの気分、日常の機能、痛み、睡眠パターンを改善することが報告されています。
また、マッサージ療法は脳卒中患者の運動能力向上に役立つ可能性があることが示唆されています。
(4)健康食品・サプリ

健康機能食品も脳卒中の補完療法として用いられます。
世界最大の健康食品に関するデータベースである「ナチュラルメディシンズ」に基づき各成分の有効性に関するエビデンスレベルを記載しました:
レベル1:有効
レベル2:おそらく有効
レベル3:確実ではないが有効性が科学的に示唆されている
レベル4:有効でない可能性がある
レベル5:おそらく有効でない
レベル6:有効でない
①カリウム:(有効性エビデンス:レベル3「確実ではないが有効性が科学的に示唆されている」)

カリウムは体内で最も重要な役割をするミネラルです。
果物(特にドライフルーツ)や穀物、豆類、牛乳、野菜に多く含まれています。
血中のカリウムが不足する「低カリウム血症」では、筋肉のけいれん、脱力、心血管機能の異常、を引き起こします。
反対にカリウムを過剰に摂取した場合には「高カリウム血症」を起こして、脳や神経、心血管系に深刻な問題が現れます。
ヒトにおける研究で、カリウムが高血圧の治療に有効であるエビデンスが得られています(有効性エビデンス:レベル2)。また、食品からのカリウム摂取量が多いと、脳卒中のリスクが最大20%低下することが判っています。カリウムサプリメントを摂取すると脳卒中のリスクが低下することも認められています。
前述しましたが、深刻な副作用が生じる恐れがあるため、カリウムの過剰な摂取には気を付けましょう。
また、腎臓に疾患を持っている方や消化管運動機能に障害がある方(例えば過敏性腸症候群の患者さんは血中のカリウム濃度が危険なレベルまで上昇する可能性があるので、カリウムサプリメントの摂取は控えてください。
②田七人参:(有効性エビデンス:レベル3「確実ではないが有効性が科学的に示唆されている」)

田七人参は古くから漢方薬として処方されてきた植物です。
薬効に寄与する成分としてサポニン、フラボノイドや、ビタミン・ミネラル類を豊富に含みます。
朝鮮人参とは異なる種類の植物で効能も異なるのでご注意ください。
中国では古くから田七人参の止血作用に注目し、これを利用してきました。近代の研究から、実際に田七人参には止血作用を有する特有の成分:「デンシチン」が含まれることが判りました。
鼻血・吐血・喀血・血尿・血便の治療に使われることがあり、また痛みの緩和や、血圧を下げるために利用されます。その他、胸痛(狭心症)、脳卒中、血管内の脂肪沈着、心臓発作、関節リウマチ、ある種の肝疾患や運動能力の向上にも使われることがあります。
また、皮膚に塗布して止血や腫脹の治療、筋肉の血流改善に使われます。
研究によると、田七人参を注射すると脳卒中の症状が改善したり、回復が早まったりする可能性が示唆されています。
医師が田七人参を注射する場合は恐らく安全だと考えられています。
田七人参には女性ホルモン:エストロゲン様作用があるため、乳がんや子宮がん、卵巣がん、子宮内膜症、子宮筋腫などのホルモン感受性疾患をお持ちの場合、これらが悪化する可能性があるので、田七人参の摂取はお控えください。
③ビタミンB12:(有効性エビデンスレベル4:「有効でない可能性がある」)

ビタミンB12(コバラミンとも呼ばれる)は肉・魚・乳製品や、特にあさり、しじみに含まれる必須のビタミンです。
脳や神経、皮膚、免疫他の機能に重要で、様々な疾患の治療に用いられますが、脳卒中の治療における有効性エビデンスレベルは低く、サプリメントや食事から多くのビタミンB12を摂取しても、脳卒中のリスク・再発リスクを下げないことが示唆されています。
④β-カロチン:(有効性エビデンスレベル4:「有効でない可能性がある」)

β-カロチンは「カロテノイド」とも呼ばれ、果物や野菜、全粒粉等に含まれる赤や橙、黄色の色素成分です。
特定のがんや、心疾患、白内障、変形性関節症、加齢性黄斑変性(AMD)の治療に用いられます。
β-カロチンの脳卒中治療におけるエビデンスレベルは低く、喫煙者(男性)が6年間にわたりβ-カロチンを摂取しても、脳卒中のリスクは下がらないことが判っています。
また、飲酒をする人がβ-カロチンのサプリメントを摂取すると、むしろ脳出血のリスクが高まることが複数示されています。
β-カロチンのような抗酸化作用のあるサプリメントを多量に摂取すると、むしろ体に害を及ぼすことが示されており、あらゆる原因による死亡のリスクや、ある種のがんに罹るリスクが高まる可能性があります。
その他、血管形成術を受けた患者さん、アスベストの暴露歴がある方、喫煙される方はβ-カロチンのサプリメントを摂取しないでください。
⑤グリセリン:(有効性エビデンスレベル5:「おそらく有効でない」)
グリセリンは天然由来の化合物で、「くすり」として使用されることもあります(便秘・運動選手の水分補給・特定の皮膚疾患など)。
脳卒中の治療に使用されることがあるようですが、医師によってグリセリンを静脈投与しても脳卒中後の症状は改善されないことが判っています。
2.脳卒中の概要
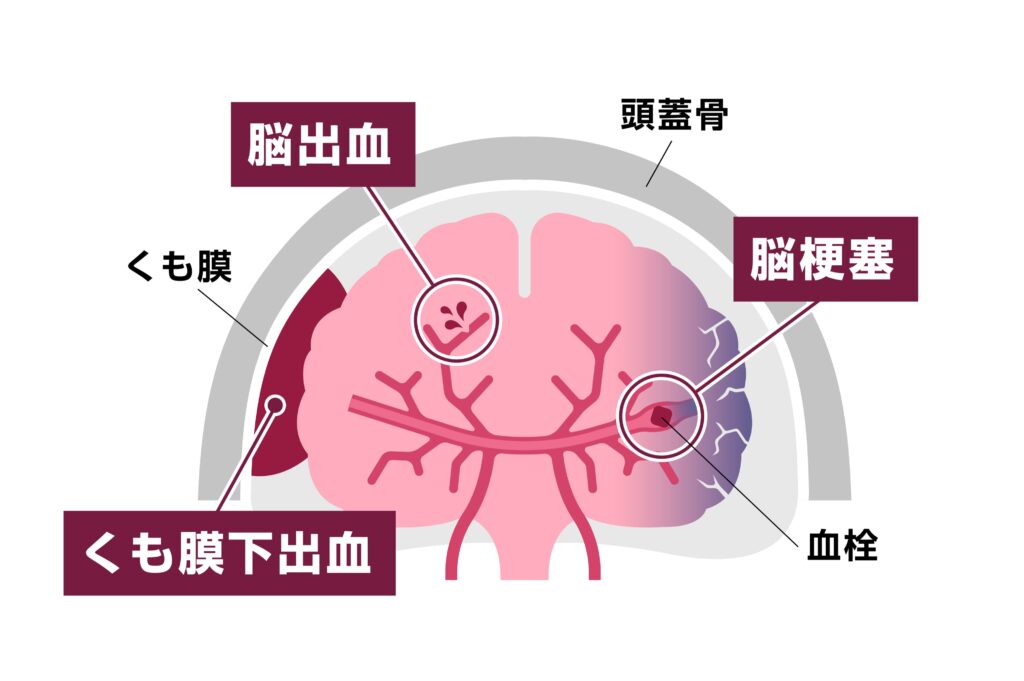
脳卒中は、脳の血管が急に破れたり,詰まったりして脳の血液の循環に障害をきたし、様々な症状を起こす病気です。
脳卒中は、血管が破れる脳出血と血管が詰まる脳梗塞とに大別されます。脳出血は、脳の組織自体に出血が起こる実質内出血と、脳動脈瘤が破裂することが主な原因となって、脳の表面であるクモ膜下腔に出血が起こるクモ膜下出血に分けられます。
-1-1024x528.jpg)
脳卒中発症に大きく関わる危険因子として、
高血圧・脂質代謝異常(血中コレステロールの異常な増加または減少)・糖代謝異常(空腹時または食後の血糖値が異常に高くなる状態:糖尿病)・非弁膜症性心房細動(不整脈)などが重要ですが、遺伝的要因もあります。
体質も含め高血圧、脂質代謝異常や糖代謝異常になりやすいといった遺伝的要因に、暴飲暴食や過食などの生活習慣の悪化、ストレスなどが加わってきて危険因子が形成されていきます。その中でも圧倒的に多い因子が高血圧です。
脳卒中は後遺症が残ることもあり、重い症状を患った場合は、生活の質が大きく低下する場合もあります。
以下、脳卒中による主な後遺症について記載します。
脳卒中発症初期(急性期)は、非常に迅速な対応が求められるため、補完代替療法が用いられることはありませんが、後遺症の治療には有効な西洋医学がほとんど無いため、行動療法や補完代替療法がメインの治療として利用されています。
-1024x939.png)
(1)運動障害(まひ):近年、脳卒中の後遺症として起こる麻痺(まひ)に対するリハビリテーション手段が増え、科学エビデンスも確立されてきています。
<治療法>理学療法士による物理的療法(麻痺した部分を強制的に動かすことにより機能回復を促す:CI療法や促通反復療法が該当)のほか、電気刺激により麻痺部の動作再建を行う方法、痙縮(筋肉が緊張しすぎて動かしにくくなる状態)を改善するボツリヌス療法、頭部に装着した機器から磁気を流し、神経を刺激する方法、歩行補助ロボットを利用する方法等があり、それぞれの方法が併用されています。
(2)失語症・構音障害:脳卒中により脳の言語に関する機能を支配している脳細胞が損傷を受ける(失語症)、もしくは口の周りや口の中を動かす筋肉がマヒすることで起こります(構音障害)。
<治療法>失語症/構音障害には言語療法士またはコンピューターによる治療(言語聴覚療法)が有効な場合があります。
基本的な言語能を回復できない患者は,コミュニケーション補助器具を使用することで,意思伝達が可能になる場合がある(例,患者が日常必要になることを絵や記号にしてノートやホワイトボードに描いておく、等)
(3)視野障害:脳卒中の患者さんの一部(20%から57%)が、視野の狭窄等の後遺症(視野欠損)を起こします。
視野欠損によって患者は正常に活動することが困難になり、脳卒中によって生じた他の障害を治療するためのリハビリテーションに参加することに困難が生じてしまいます。
*下:脳卒中により起こる視野欠損の症状:半側空間無視(はんそくくうかんむし)

視野障害:脳卒中による障害によって、大脳半球の対側からの刺激が認識できなくなってしまうことが原因。右半球障害による左側半側空間無視が一般的。
<治療法>コクランレビューが、視野欠損に対する治療の臨床試験結果を解析しています。
20試験(合計547名の脳卒中患者)について、治療により脳卒中生存者の日常生活動作能力がどの程度改善するのかを検証しましたが、これらの試験が様々な条件で実施されているため、治療効果に関し明瞭な結論を導くことはできませんでした。
エビデンスが十分でありませんが、視野欠損の範囲を小さくする特別なプリズムレンズを用いる治療法である“プリズム適応療法”が、患者さんの生活の質向上の一助となる可能性を示唆しています。
プリズム適応療法は、頭痛などの軽微な有害事象を引き起こす可能性も示唆されています。
(4)嚥下障害:嚥下障害とは、食べ物や水分を口の中に取り込んでから飲み込むまでの過程が、正常に機能しなくなった状態を指します(「飲み込みにくい」、「飲み込めない」、「食べ物がつかえる」、「むせこむ」などの症状があります)。

<治療法>嚥下障害により誤嚥性肺炎を引き起こすことがあるため、食事形態を工夫したり、嚥下訓練や口腔ケアを行ったりすることが必要です。
・嚥下機能を保持・回復させるための嚥下リハビリテーション:
嚥下の基礎訓練は、食べ物を使用せずに行う訓練です。
実際に食べる前に、食べるために必要な筋肉を動かしたり(嚥下体操)、刺激を加えたりして、口腔周辺の運動や感覚機能を促し、摂食による誤嚥のリスクを予防して安全に食を楽しむことを目的とします。
・口腔ケア:
適切に歯を磨いたり、保湿剤を使用したりします。
食べ物のカスが残存していると歯垢や歯石、舌苔となって細菌の増加を招きます。口の中の汚れを取り、衛生的に保つためのケアを行うことで口の中の細菌を減らし、誤嚥性肺炎を予防することができます。
(5)排尿障害:脳卒中で入院した患者の半数が尿失禁を起こします。通常の尿失禁と同様に、脳梗塞による尿失禁の症状も切迫した尿意を感じたり(切迫性尿失禁)、笑ったりくしゃみをした時に尿漏れを引き起こします(腹圧性尿失禁)。
これらの症状は、その他の尿失禁患者より脳卒中経験者の方が強い傾向があります。尿失禁の症状によって患者は羞恥心や苦痛を感じ、リハビリテーションに参加する能力に影響が出る。患者は自己肯定感を減少させ、抑うつ傾向になることがあります。
また、尿失禁は患者の家族にも大きな影響を与え、自宅に退院できるか否かにも影響を与える可能性があります。
<治療法>コクランレビューは、尿失禁に関する20件の臨床試験結果を解析しています:
①薬物療法(例、オキシブチニン, エストロゲン)
②行動療法(例、骨盤底筋トレーニング)
③補完代替療法(例、鍼治療や電気鍼治療)
④理学療法(例、経皮的電気刺激療法:TENS)
その結果、尿失禁の患者さんにおいて行動療法による介入は24時間以内の失禁の平均回数を減らす傾向があるが、患者さんの生活の質をほとんど、または全く向上させないと考えられました。
鍼治療などの補完代替療法は、治療後に排尿コントロールができる人数が増加する可能性が示されています。

また経皮的電気神経刺激のような理学療法によっても、24時間以内の失禁の平均回数が減少する可能性があり、排尿の機能的能力が改善する可能性が示されました。
(6)高次脳機能障害:高次脳機能障害とは、言語・記憶・思考・行為・学習・注意などに障害が起きた状態のことです。
身体に症状が出るような目に見えるような症状ではないもの、例えば、言葉を理解してはなしたり、物事を判断したりするなどの高次な精神活動が難しくなります。
脳卒中によりみられる高次脳機能障害は、上記で述べた言葉の障害や「記憶の障害」。「行為の障害」、「認知の障害」などがあります。
-1-1024x379.png)
<治療法>症状として現れた障害の種類により治療法が異なります。
記憶障害については記憶力を増強するための訓練、認知機能障害が現れている場合には有酸素運動や身体活動を増やすことが推奨されています。
(7)感覚障害:
脳卒中によって脳の感覚に関する部分が障害を受けると、はじめのうちは触覚や温痛覚が鈍くなる、しびれを感じる、といった症状を自覚します。
しかしこのしびれは、時間の経過とともに強い痛みへと変化することがあります。前述した「視床」以外に「脳幹」が障害されたときにこの現象は起きやすく、半身がビリビリと痛んだり、焼けるように痛くなったり、風が触れただけでも激痛を感じたりするようになります。これを「脳卒中後疼痛」と呼びます。
<治療法>この脳卒中後疼痛に対しては、基本的には痛み止めや神経に作用する薬などの「内服治療」を行い、症状の程度に応じて少しずつ容量を増やしていきます。
また、ほかにも痛い部分に適度な刺激を流すことで痛みを緩和する「脊髄刺激療法」が実施されることもあります。この治療法では局所麻酔をした後、脊髄硬膜外腔に電気の線を挿入し、1週間程度試験刺激を行った後、有効であれば全身麻酔をして刺激装置を埋め込む手術を行います。
こうした痛みに心因的要素が関連している場合は心療内科も併せて受診したり、またこれらの対処を行っても激しい痛みが緩和しない場合は、手術が検討されたりすることもあります。
(8)感情障害:
感情障害は軽度の刺激で笑ったり、泣いたりして、感情の制御ができない状態です。感情失禁とも呼ばれ、さまざまな脳障害で発症し、脳梗塞の後遺症の一つです。
脳梗塞の再発を繰り返すことで症状は悪化します。
感情障害のみを治療する方法は、現在のところ存在しません。
一部には脳卒中後うつが原因になっている場合があるため、うつ病治療で症状が軽減することがあります。
(9)脳卒中後うつ:
脳卒中の発症により、うつ病になる人は多くみられます(脳卒中後うつ:脳卒中患者の18~33%が発症)。脳卒中によって脳の特定の部位が損傷を受けることにより、うつ病を発症するといわれています。特に感情を調整する前頭葉が障害を受けることで、うつが発症しやすいことが判っています。
脳卒中後うつ病の症状としては意欲低下,睡眠障害,食欲低下,疲労感などの身体症状が現れることが多いです。
<治療法>脳卒中後うつの治療には、うつ病の治療に用いられるSSRI(選択的セロトニン再取込み阻害薬)等の薬剤が処方されます。
また、うつ症状を緩和するために有酸素運動や筋力増強訓練を行うことが推奨されています。
また、鍼治療も効果があることが報告されており、抗うつ剤との併用で効果が増すことが報告されています。

3.現代医学による脳卒中治療
脳出血と脳梗塞では、発症初期の治療法が大きく異なります。
いずれにしても専門医による迅速で的確な診断と、心電図等を用いた生理学モニタリングを注意深く行いながらの治療が必要です。
4.所見:脳卒中治療について
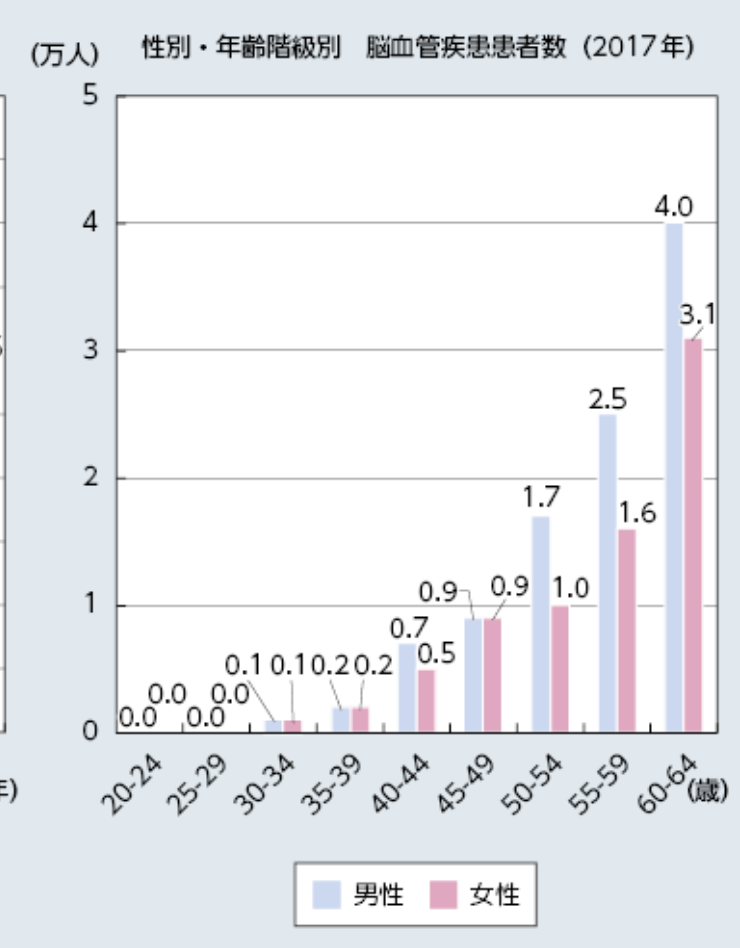
50歳を超えると血圧の上昇や動脈硬化に伴い、脳卒中のリスクが高まります。特に男性のリスクが高いですが、女性も55歳を過ぎると、発症率が急激に上昇します。
厚生労働省が発表したデータ(下図:厚生労働省政策統括官付保健統計室「患者調査」)では、45~49歳の脳卒中患者さんは男女ともに年間9,000人ですが、50~54歳の男性では1.7万人に急上昇します。
また女性も55~59歳で1.6万人となっています。
脳梗塞で後遺症が残ってしまった場合、完全に治ることは難しいですが、これまで記載した様々な補完代替療法やリハビリをうまく組み合わせることにより、後遺症を軽くしたり、患者さんや家族の生活の質を向上させることは十分可能です。
それには「身体のケア」だけでなく「全人的なケア」が必要です。
患者さんの症状に加えて、性格や得手不得手を考慮した全人的なケアプログラムを、個別に良く考える必要性を非常に強く感じます。
(全人的なケア:概略図)

私も医療に関わる身として、何かしらお手伝いできれば、と感じる今日この頃です。

2023.6. 代々木公園 photo by 金ひげ先生

